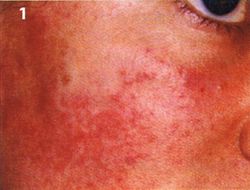
 Abb. 1 kleinfollikuläre Akne
Abb. 1 kleinfollikuläre Akne
Akne
Akne ist die vorwiegend pubertäre, androgen-abhängige (Eunuchen hatten keine Akne) Verhornungsstörung der seborrhoischen Talgdrüsenfollikel. Sie ist die häufigste Hautkrankheit überhaupt und betrifft ca. 80% der Jugendlichen. Sie gilt regelrecht als „chronische Volkserkrankung", verbunden mit hohem psychischem Leidensdruck, starker Beeinträchtigung der Lebensqualität sowie häufig mit psychosozialen Störungen.
Zielorgan der Akne (griechisch: Erhabener Gipfel) sind die Talgdrüsenfollikel. Sie sind menschenspezifisch und kommen bei den Tieren nicht vor. Sie befinden sich zahlreich im Gesicht und V-förmig im Brust- und Rückenausschnittbereich. Dass mangelnde Hautpflege Akne auslöst, ist eine Fehlvorstellung. Bakterien-Lipasen, überwiegend von Propionibacterium acnes, spalten aus Glyceriden freie Fettsäuren ab und die Entzündung beginnt. Gehemmt wird dieser Vorgang durch Antiandrogene, Retinsäuren und Nulldiät; gefördert wird sie z.B. durch Androgene wie beim Doping. In den Komedonen (Mitessern) finden sich mitunter auch Haarbalgmilben und Hefepilze, wie z.B. Malassezia furfur (Abb. 1, kleinfollikuläre Akne im Wangenbereich).
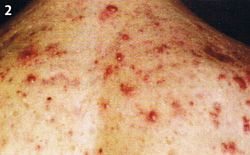 Abb. 2 Patient mit Body-Building-Akne am Rücken
Abb. 2 Patient mit Body-Building-Akne am Rücken
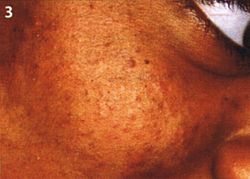 Abb. 3 dunkle Komedonen auf farbiger Haut
Abb. 3 dunkle Komedonen auf farbiger Haut
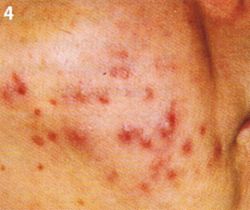 Abb. 4 Akne comedonica
Abb. 4 Akne comedonica
 Abb. 5 Fistel am Hals bei Patient mit Akne conglobata
Abb. 5 Fistel am Hals bei Patient mit Akne conglobata
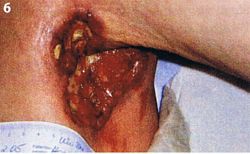 Abb. 6 Akne inversa der Achselhöhle - Rauchverbot!
Abb. 6 Akne inversa der Achselhöhle - Rauchverbot!
Die schwärzlich verfärbte Kuppe der offenen Komedonen besteht aus Melanin, das von den Melanozyten der Talgdrüsenfollikel stammt. Diese Verfärbungen sind weder Schmutz noch oxidierte Lipide. Dunkelhäutige Menschen haben daher besonders schwarze (Abb. 3), Albinos dagegen nur helle Komedonen.
Diagnose ohne Labor aber mit Abstrich
Laborwerte sind grundsätzlich nicht nötig, außer bei Verdacht auf adrenogenitales Syndrom und Entzündungsparameter wie BSG und Leukozyten, Blutzucker, CRP und Zink. Bei Therapieresistenzen führt ein Pustelabstrich mit Testung auf Erreger und Resistenz zur richtigen Wahl des Antibiotikums.
Einige wichtige Sonderformen
Die Body-Building-Akne (Abb. 2) tritt vermehrt bei männlichen Jugendlichen auf Grund des zunehmenden Fitnesswahns auf. Zugeführte Androgene stimulieren die Funktion der Talgdrüsen, verursachen Seborrhoe und fulminante Akneschübe. Häufig ist die Androgenquelle in Form von Dopingmaßnahmen zum Aufbau von Muskelmasse versteckt. Anamnestisch tritt typisch ohne vorherige Akne bei etwas höherem Lebens- alter erstmalig und plötzlich ein ungewöhnlich heftiger Akneschub auf.
Akne comedonica (Abb. 4): Kurz nach der Pubertät entwickeln sich zentrofacial kleine Komedonen, die sich Dr. Michael Schnicke »Laborwerte sind bei Akne-Diagnostik nicht nötig.« rasch und weit auf das Gesicht und die obere Rumpfpartie ausdehnen. Entzündlich umgewandelte Komedonen mit Papeln und Pusteln stehen im Vordergrund. Bei Ausdehnung der Entzündung kommt es zu schmerzhaften Knoten. Es droht die Gefahr der Vernarbung. Der Verlauf ist unvorhersehbar über Jahre.
Akne conglobata (Abb. 5) Abszedierende Fistelgänge sind typisch für den schweren Verlauf einer Akne conglobata. Prädilektiosstellen sind vor allem Wangen und Unterkieferrandbereich. Es sind wulstförmige, bis zu 10 cm lange, fluktuierende, subkutane Stränge mit zahlreichen Fistelöffnungen zur Hautoberfläche, die leicht mit Metallsonde aufgespürt werden. Oft besteht ein labyrinthartiges Gangsystem mit einer schlechten Heilungstendenz, die jederzeit plötzlich exazerbieren kann.
Akne inversa (Abb. 6) befällt bevorzugt die intertriginösen Bereiche wie Achselhöhlen, Leisten, Damm- und Analbereich. Es entwickeln sich wulstartige fluktuierende Knoten, die perforieren, massiv eitriges Sekret absondern und sich langsam zu Gängen ausdehnen. Die Diagnose wird häufig spät gestellt (Fehldiagnose: „Schweißdrüsenabszesse").
Therapie der Akne: Griff in die Behandlungsschubladen
Oberstes Ziel der Behandlung ist die Reduktion der Bakterienpopulation in den Talgdrüsenfollikeln sowie Hemmung der bakteriellen Lipasenproduktion. In der Praxis geht man stadiengerecht vor und zieht die „Behandlungsschubladen" nacheinander auf.
Stufe 1: starke Reduktion von Bakterienspezies mit z.B. Benzoylperoxid (BPO, z.B. Cordes® BPO 3%, 5% und 10% oder PanOxyl® W Emulsion). BPO wirkt schneller und stärker als ein Antibiotikum innerhalb weniger Tage durch Freisetzung freier Sauerstoffradikale. Es entwickelt sich keine bakterielle Resistenz. Nebenwirkungen sind leichtes Brennen und Bleichen von Haaren und Textilien.
Stufe 2: Retinoide (Vitamin A Säure, z.B. Cordes" Vas Creme) wirken, indem sie die Haut abschilfern. Sie führen zur Hautreizung, Brennen und zum Erythem. Zu den Retinoiden gehören auch Adapalen (z.B. Differin®) und Azelainsäure (Skinoren®).
Stufe 3: Lokale Antibiotika. Schon lange vor den modernen Schältherapeutika wurden externe bakterizide Lokalmittel angewendet, z.B. Gentamycin (Refobacin® Creme) oder Erythromycin (Eryaknen® Gel). Alt und bewährt sind zudem Fusidinsäure (Fucidine®) oder Tetracykline (z.B. kosmetisch sehr elegant die getönte Imex® Salbe). Neu und derzeit das stärkste Lokalantibiotikum ist der Gyrasehemmer Nadifloxacin (Nadixa® Creme).
Stufe 4: Kombinationstherapie, etwa Erythromycin mit Tretionin (Aknemycin® plus) oder Erythromycin mit Isotretionin (Isotrexin® Gel). Besonders hilfreich bei Zinkmangel ist Erythromycin mit Zink (Zineryt®), wobei Zinkacetat neben der antientzündlichen Wirkung besonders hautberuhigend wirkt. Möglich sind auch Kombinationen von BPO und Antibiotika, z.B. Miconazol und BPO (Acne Plus Creme) und - mein Favorit - die neue Kombination von Clindamycin mit BPO (DUAC® Akne Gel).
Stufe 5: Systemische Antibiotika. Ohne diese Option ist eine Aknetherapie bei vielen Patienten kaum denkbar. Ich bevorzuge Minocyclin wegen der besseren Verträglichkeit und gegenüber Doxycyclin fehlender Photosensibilisierung. Es ist das Tetracyclin der 1. Wahl. Initial 2 x 50 mg pro Tag, dann nach Befund ausschleichen. Bei guter Verträglichkeit ist eine Resistenzentwicklung selten; dennoch sollte eine lokale Kombination mit topischen Retinoiden und vor allem Benzoylperoxid erfolgen. Grundsatz: Topische und systemische Antibiotika sollten möglichst nicht kombiniert werden, um eine erhöhte Resistenzentwicklung zu vermeiden.
Stufe 6: Isotretinoin. Die Behandlung mit der 13-Cis-Retinsäure ist die einzige orale Retinoidbehandlung zur Aknetherapie und sollte vom erfahrenen Arzt oder Hautarzt durchgeführt werden. Es ist das wirksamste Aknetherapeutikum überhaupt und hat die behandlungsschweren Akneformen revolutioniert.
Kompakt
Die Mär von der Aknediät
Eine ganz spezielle Aknediät gibt es nicht, jedoch ist in schwierigen Fällen eine Austestung der Nahrungsmittel und Konservierungsstoffe empfehlenswert. Generell zu meiden sind: Marzipan, Speck, Räucherfleisch, zuviel Gewürze, Fettkäse, alle Nüsse, Colagetränke, zuviel Kaffee und Fast Food.
Isotretionin: eine heikle Wunderwaffe
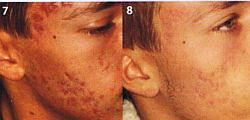 Abb. 7 und 8 Wange eines jungen Akne-Patienten vor und nach der Behandlung mit Isotretionin
Abb. 7 und 8 Wange eines jungen Akne-Patienten vor und nach der Behandlung mit Isotretionin
Isotretinoin wirkt komedolytisch und antiinflammatorisch, reduziert das Bakterienwachstum und ist extrem sebumsupressiv. Es ist die wirksamste Therapie, wie auch bei diesem Jungendlichen nach monatelanger Behandlung (Abb. 7 u. 8). Bei Überdosierung drohen Nebenwirkungen wie trockene Bindehäute und Lippen, Nasenbluten und Muskelbeschwerden. Keinesfalls mit Tetracyclin, Doxcyclin oder Minocyclin kombinieren wegen der Gefahr der Hirndrucksteigerung! Die Kombination mit Retinoiden kann zu Nebenwirkungen vergleichbar einer Hypervitaminose A führen.
Aknebakterien mögen kein UV-Licht
UV-Licht hat einen Effekt: Patienten bestätigen die Besserung ihrer Akne während der sonnenreichen Jahreszeit oder auch unter photodynamischer Therapie mit hochintensivem sichtbarem Licht. Beides führt zur Zerstörung der Propionibakterien. Anwendung maximal zweimal pro Woche.
Ihr Dr. med. Michael Schnicke